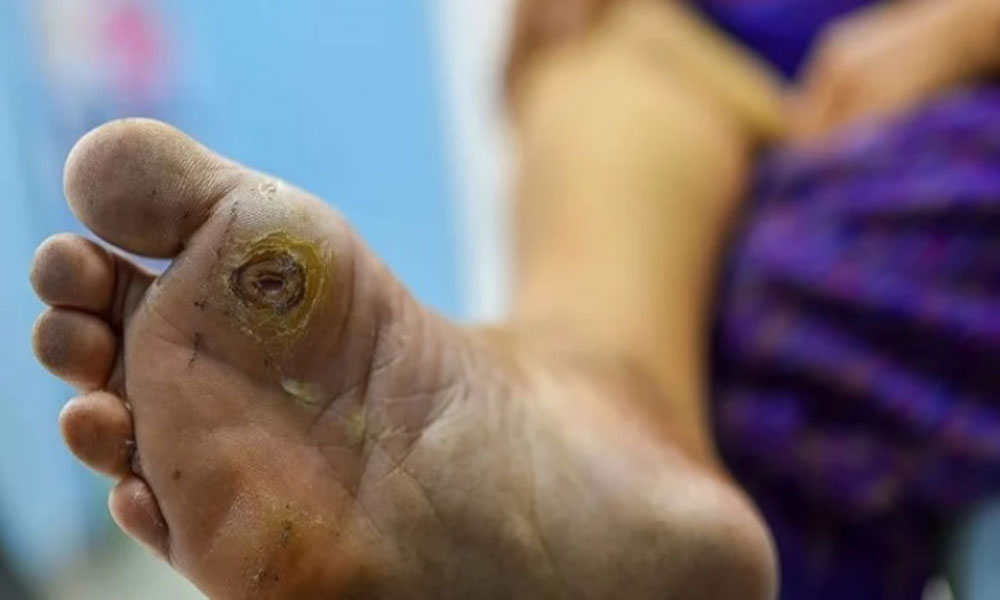
با توجه به گسترش روزافزون دیابت در جامعه برخی از عوارض ناخوشایند این بیماری مانند زخم پای دیابتی نیز روندی افزایشی به خود گرفتهاند. ۲۵ درصد از بیماران مبتلا به دیابت در معرض دچار شدن به زخم های دیابتی هستند. این زخمها به دلیل مزمن بودن و بهبود دیرهنگام، تأثیر قابل ملاحظهای بر کیفیت زندگی و سلامتی بیماران دیابتی دارند.
این زخم ها که روی پوست کف پا ایجاد می شوند، ناشی از رگ ها یا عصب های آسیب دیده ی اطراف کف پا هستند. این آسیب صرفاً به دلیل سطح قند خون کنترل نشده یا بالا رخ می دهد. قطره گیاهی فونجیزون برای درمان اینگونه زخم ها بسیار توصیه می شود. این فرآورده مخصوصا اگر در مراحل اولیه ایجاد زخم دیابتی روی سطح پوست استعمال شود می تواند از پیشرفت زخم به سطوح زیرین پوست جلوگیری کند.
زخم پای دیابتی چیست؟
افراد مبتلا به دیابت مزمن و شدید در معرض ابتلا به زخم پای دیابتی هستند. دیابت در بلندمدت میتواند به اعصاب و رگهای پا آسیب رسانده و منجر به بیحسی و کاهش درک احساس درد شود. درنتیجه، احتمال آسیبدیدگی پاها به دلیل عدم توانایی درک محرکهای آسیبزا مثل اشیای برنده، حرارت و یا فشار ناشی از کفش افزایش مییابد. حتی ممکن است در صورت ابتلا به زخم یا تاول در کف پا یا در زیر انگشتان پا متوجه وجود زخم نشوید و این حالت باعث بدتر شدن زخم گردد.
انواع زخمهای دیابتی
پزشکان با استفاده از سیستم طبقهبندی واگنر، شدت زخم پای دیابتی را در مقیاس ۰ تا ۵ ارزیابی میکنند:
| درجه زخم | توضیحات |
|---|---|
| زخم درجه ۰ | زخم بدون ضایعات باز است و در این حالت زخم ممکن است بهبود یافته باشد |
| زخمهای درجه ۱ | زخم سطحی بوده و به لایههای زیرین نفوذ نکرده است |
| زخم درجه ۲ | زخم عمیقتر شده و به تاندون، استخوان یا کپسول مفصل رسیده است |
| زخمهای درجه ۳ | زخم لایههای عمیقتر را درگیر کرده و منجر به تشکیل آبسه، استئومیلیت یا تاندونیت شده است |
| زخمهای درجه ۴ | قانقاریا در قسمتی از انگشتان پا یا پاشنه ایجاد شده است |
| زخم درجه ۵ | کل پا تحت تأثیر بافت اسکار و قانقاریا قرار گرفته است |
نشانه های زخم های دیابتی
علائم ممکن است از فردی به فرد دیگر متفاوت باشد و بستگی به مسائلی دارد که فرد در آن زمان تجربه میکند. علائمی که به دنبال پای دیابتی ممکن است ایجاد شود شامل موارد زیر است:
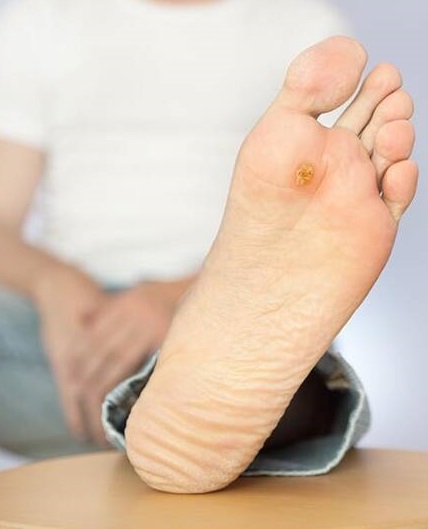
- از دست دادن حس پاها
- بی حسی و سوزن سوزن شدن پاها
- تاولها و زخمهای بدون درد
- تغییرات رنگ پوست
- تغییر دمای پوست
- رگههای قرمز
- زخمهای خشک یا زخم همراه با ترشح
- سوزش دردناک
- تغییر شکل پاها
اگر عفونت در پاها ایجاد شود یا عفونت همراه با زخم باشد فرد ممکن است هر کدام از علائم زیر را تجربه کند:
- تب
- احساس لرز در بدن
- قند خون غیر قابل کنترل
- لرزش
- شوک
- قرمزی
اگر بیمار هر کدام از علائم عفونت را مشاهده کند باید فورا به پزشک مراجعه کند.
عوارض زخم دیابتی
نوروپاتی دیابتی و بیماریهای عروق محیطی شرایطی جدی هستند که باید از آنها مراقبت شود و هر دو باعث عوارضی میشوند که میتواند اثرات منفی جدی داشته باشد. این عوارض ممکن است شامل هر کدام از موارد زیر باشد:
- ایجاد زخم و جراحاتی در پاها که خوب نمیشوند.
- عفونتها از جمله عفونت پوست، عفونت استخوان و آبسه ها
- گانگرن (عفونت موجب از بین رفتن و مرگ بافتها میشود)
- تغییر شکل پاها
- پای شارکوت (روی استخوانها، مفاصل، بافتهای نرم و مچ پا تاثیر میگذارد، استخوانها ضعیف شده و به راحتی میشکند، مفاصل پا و مچ پا نیز دچار در رفتگی می شوند و موجب بد شکل شدن پاها می شود.)
خطرات زخم های دیابتی
موارد زیر می تواند احتمال ایجاد زخم پا را افزایش دهد:
- نوروپاتی
- گردش خون ضعیف
- عدم کنترل مناسب قند خون (دیابت)
- پوشیدن کفش نامناسب
- پابرهنه راه رفتن
- وجود بدشکلی و ناهنجاری در پا
افرادی که برای مدت طولانیتری مبتلا به دیابت مزمن هستند یا قند خون خود را به طور موثر کنترل و مدیریت نمیکنند، بیشتر در معرض ابتلا به زخم پا هستند. سیگار کشیدن، ورزش نکردن، داشتن اضافه وزن، کلسترول بالا و فشار خون همگی میتوانند خطر بروز زخم پای دیابتی را افزایش دهند.
پیشگیری از زخم دیابتی

افراد مبتلا به دیابت می توانند از راهکارهای خاصی برای کاهش مدت زمان بهبودی زخم خود استفاده کنند. این راهکارها شامل کنترل قند خون، مراقبت کامل از پا و درمان زخم ها در هنگام بروز آنها است.
مراقبت از پای دیابتی
مراقبت مناسب از پای افراد دیابتی شامل موارد زیر است:
- شستشوی روزانه پا
- خشک کردن پوست قبل از استفاده از مرطوب کننده
- اجتناب از پابرهنه راه رفتن
- گرفتن با دقت ناخن های پا
- پوشیدن کفش راحت
- بازرسی پا و نگاه کردن روزانه به داخل کفش
- معاینه پا در هر بار مراجعه به پزشک فوق تخصص غدد
درمان زخم پای دیابتی
زخم پای دیابتی بهعنوان یک ورودی برای بیماریهای عفونی سیستمیک همچون سلولیت، استئومیلیت و زخم پای دیابتی به شمار میرود. به همین دلیل، باید هر چه سریعتر دبریدمان و درمان با داروهای آنتیبیوتیک را برای افراد مبتلا انجام داد. همچنین، قند خون افراد دیابتی باید بادقت پایش شود زیرا بالا بودن قند خون میتواند بیماریزایی میکروارگانیسمهای عفونی را افزایش دهد. هدف درمان افزایش سرعت فرایند التیام زخم و کاهش احتمال ابتلا به عفونت است.